
Digitale Apps und Programme können Menschen dabei unterstützen, ihre körperliche und psychische Gesundheit zu unterstützen. © Clique Images/Unsplash
Abnehmen, den Blutdruck in den Griff kriegen, sich mit depressiven Stimmungen auseinandersetzen – für viele gesundheitliche Probleme gibt es mittlerweile eine Fülle von Apps und digitalen Programmen, die Nutzer und Nutzerinnen – unabhängig davon, ob sie auf dem Land oder in der Stadt wohnen – dabei unterstützen sollen, ihre körperlichen und psychischen Herausforderungen selbst in die Hand zu nehmen. Die Anzahl von Lifestyle-Apps, die mehr Fitness, Achtsamkeit, Ausgeglichenheit oder einen besseren Überblick über wichtige Parameter für die körperliche Gesundheit versprechen, wächst jeden Tag. Da ist es schwer zu entscheiden, welche Apps wirklich wissenschaftlich fundiert sind und tatsächlich einen Mehrwert leisten können.
Nun richtet eine Fitness-App, die nicht genau tut, was sie soll, nicht unbedingt Schaden an. Anders sieht es bei Anwendungen aus, die auf teilweise schwerwiegende Erkrankungen zugeschnitten sind und Behandlungsmethoden beinhalten. Mit dem Digitalen Versorgungsgesetz (DVG) hat die Bundesregierung deshalb die Grundlagen für digitale Gesundheitsanwendungen – kurz DiGAs – geschaffen und gleichzeitig hohe Hürden für deren Genehmigung gesteckt. Das Gute daran: Haben diese Apps einen solchen Prozess durchlaufen, gelten sie als wissenschaftlich fundiert und sollen einen tatsächlichen Nutzen bringen. Die Kosten werden dann sogar von den Krankenkassen übernommen.
Mit der Integration digitaler Angebote in das öffentliche Gesundheitswesen nimmt Deutschland als erstes europäisches Land mit einem rechtlichen Rahmen für die Zulassung und Kostenerstattung von DiGAs eine Vorreiterrolle ein. Gesundheitsminister Karl Lauterbach kündigte auf der Fachmesse für Digital Health DMEA im April 2022 an, die Digitalisierungsstrategie im Gesundheitswesen weiter auszubauen, betonte aber gleichzeitig, dass digitale Tools tatsächliche neue Ansätze bringen müssten und nicht einfach nur bisher analoge Prozesse digitalisieren sollen.
Laut DiGA-Verordnung (DiGAV) dienen Apps auf Rezept der Erkennung, Überwachung, Behandlung oder Linderung von Krankheiten, Verletzungen oder Behinderungen. Sie sollen also den PatientInnen spürbar dabei helfen, ihren Gesundheitszustand und die Lebensqualität zu verbessern, die Krankheitsdauer zu verkürzen oder, bei schweren Krankheiten, die Überlebensdauer zu verlängern.
Manche Apps sollen hauptsächlich der Selbstvorsorge dienen, andere sollen die Behandlung durch den Arzt begleiten oder können von PatientInnen und ÄrztInnen gemeinsam genutzt werden, auch zur gegenseitigen Kommunikation. Darüber hinaus gibt es DiGAs, die mit zusätzlichen Geräten wie Pulsmessern oder 3D-Brillen verknüpft werden.
Da die digitalen Angebote erst Ende 2020 mit dem Inkrafttreten des DVG eingeführt wurden, sind Daten zu Akzeptanz und Nutzen noch rar. Eine der wenigen umfassenden Auswertungen stammt von der größten Krankenkasse Deutschlands, der Techniker Krankenkasse (TK). Sie kommt in ihrem DiGA-Report 2022 zu dem Schluss, dass über 60 Prozent der Nutzenden der Aussage „Die DiGA hilft mir/hat mir dabei geholfen, meine Beschwerden zu lindern“ voll und ganz oder eher zustimmten. Knapp 15 Prozent stimmten dem „gar nicht“ zu. Mit 84 Prozent gab die Mehrheit der Befragten an, ihre DiGA mindestens einmal pro Woche genutzt zu haben. Mehr als ein Drittel der Befragten berichtete von einer täglichen Nutzung. 16 Prozent der Befragten nutzte ihre DiGA nur wenige Male im Monat oder gar nicht.
Um als Patient oder Patientin eine DiGA nutzen zu können, gibt es zwei Möglichkeiten: Entweder, behandelnde ÄrztInnen oder PsychotherapeutInnen stellen ein Rezept für die DiGA aus, oder PatientInnen beantragen direkt bei ihrer Krankenkasse eine Genehmigung. Auch bei der zweiten Variante muss eine entsprechende Indikation vorliegen, damit die Kasse die Kosten übernimmt. Mit einem von der Krankenkasse ausgegebenen Code können die Versicherten die App dann kostenlos herunterladen und freischalten, bzw. das webbasierte Programm starten.
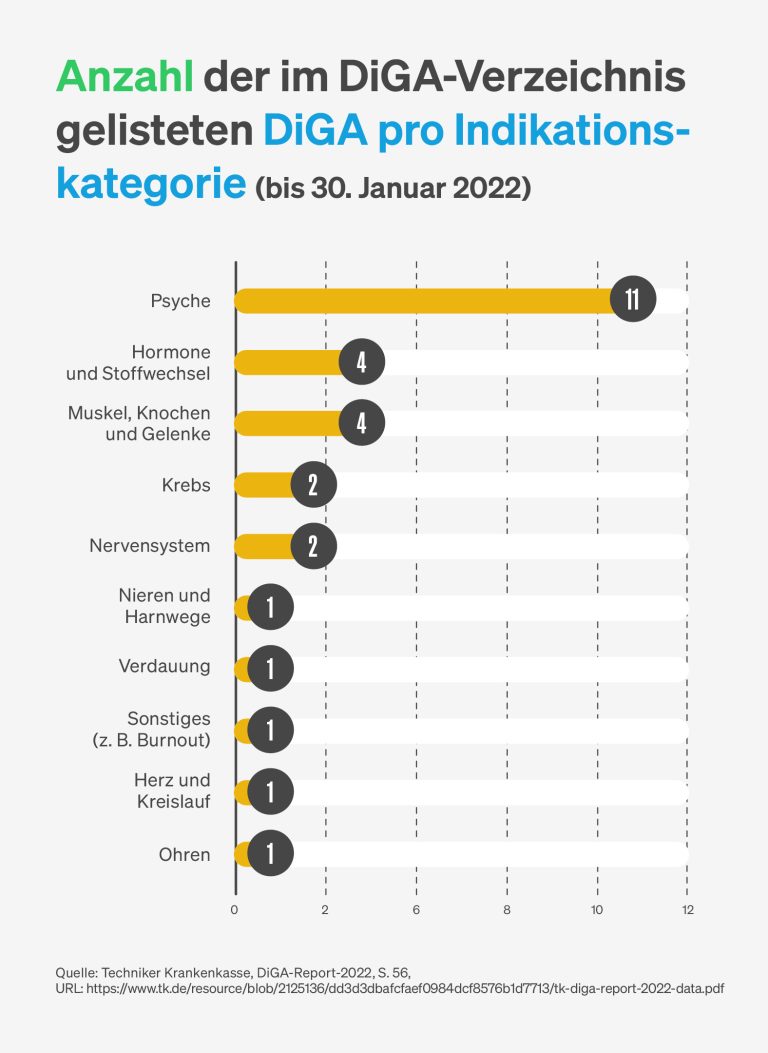
Auf DiGA.bfarm.de listet ein Verzeichnis alle vom Bundesinstitut für Arzneimittel und Medizinprodukte zugelassenen DiGAs. Aktuell sind dort 33 Anwendungen dabei, die nach verschiedenen Kriterien wie Kategorie, Diagnose, Altersgruppe etc. oder per Suchbegriff gefiltert werden können. Die Kategorien reichen von Herz-Kreislauf über Krebs bis hin zu Psyche und Verdauung. Dabei bildet psychologische Hilfe einen deutlichen Schwerpunkt: 14 der 33 Apps richten sich an PatientInnen mit psychischen Erkrankungen wie Depressionen, Angststörungen, Abhängigkeiten oder psychosomatische Störungen. Und von den zehn Apps, für die die Techniker Krankenkasse bis Ende 2021 die Kosten am häufigsten erstattete, fiel die Hälfte in diesen Bereich. Insgesamt entfallen bei der TK über 30 Prozent der DiGA-Verschreibungen auf den Bereich Psyche.
Das lässt sich einerseits sicher damit erklären, dass bei der stärkeren Anonymität, die mit einer digitalen Unterstützung einhergeht, im Bereich der psychischen Erkrankungen weniger Hemmschwellen überwunden werden müssen, um sich Hilfe zu holen. Andererseits steht gerade hier die stetig steigende Nachfrage einem knappen Angebot an ÄrztInnen und Therapieplätzen gegenüber, sodass digitale Hilfen, die PatientInnen eigenverantwortlich in Anspruch nehmen können, von besonderer Bedeutung sind.
Eine DiGa kann den Arztbesuch allerdings nicht ganz ersetzen. Vielmehr sollten sie als Ergänzung gewertet werden. Der potenzielle Nutzen wird auch von den finanzierenden Krankenkassen erst einmal nicht in Frage gestellt. „Digitale Gesundheitsanwendungen haben das Potenzial, die medizinische Versorgung weit voranzubringen. Derzeit ist das Angebot an solchen Apps auf Rezept zwar noch nicht umfangreich und beschränkt sich auf wenige Krankheiten. Doch das dürfte sich rasch ändern“, führt die Barmer Krankenkasse auf ihrer Website in das Thema ein. Auch von der DAK hört man Positives: „DiGAs sind digitale Helfer in der Hand der Patientinnen und Patienten, die dabei unterstützen können, gesund zu werden oder gesund zu bleiben“, sagt Tanja Obst, Leiterin des Geschäftsbereichs Leistung der DAK-Gesundheit.
Die hohe Akzeptanz hängt auch damit zusammen, dass die DiGAs hohe Hürden nehmen müssen, um in das Verzeichnis des BfArM aufgenommen zu werden. Im Gegensatz zu reinen Fitness- und Lifestyle-Apps müssen sie einen wissenschaftlich nachgewiesenen Nutzen haben, hohe Anforderungen an den Datenschutz und die Nutzerfreundlichkeit erfüllen und sicherstellen, dass keine gesundheitlichen Risiken für die NutzerInnen entstehen können. Danach muss sich jede DiGA erst für ein Jahr bewähren. Erst wenn danach bewiesen werden kann, dass die App die geforderten positiven Versorgungseffekte erfüllt, wird sie dauerhaft in das Verzeichnis aufgenommen. Nach kaum zwei Jahren befinden sich daher aktuell viele der Apps noch in dieser Probephase, sodass abzuwarten bleibt, wie stark und schnell der Katalog letztendlich an verschreibungsfähigen Anwendungen wachsen wird.
Patienten und Patientinnen profitieren natürlich von dieser aufwendigen Qualitätssicherung. Sie führt allerdings auch dazu, dass einige Anbieter ihren Antrag, die App ins Verzeichnis aufzunehmen, nach ersten Beratungen mit dem BfArM wieder zurückziehen. Diejenigen, die alle Hürden nehmen, wollen dann aber auch entsprechend entlohnt werden. Laut TK entstehen pro Inanspruchnahme Kosten von durchschnittlich über 300 Euro.
Aufgrund dieser hohen Kosten, die die Krankenkassen stemmen müssen, gibt es von deren Seite Kritik. „Wie sich der Preis zusammensetzt, den die Hersteller aufrufen, ist für uns aber nicht wirklich transparent. Am medizinischen Nutzen der DiGA orientiert er sich jedenfalls nicht“, sagt Winfried Plötze, Landesgeschäftsführer der BARMER in Baden-Württemberg. „Jede fünfte App auf Rezept wurde von den Patientinnen und Patienten gar nicht genutzt, aber trotzdem von den Kassen vergütet. Das ist so, als ob man sein Auto in der Werkstatt abgibt und anschließend dafür bezahlt, dass es nicht repariert wurde.“
Tatsächlich gab die TK binnen etwa eines Jahres über 6 Millionen Euro für die DiGAs aus. Allerdings darf man nicht vergessen, dass in Deutschland pro Jahr Arzneimittel im Wert von rund 40 Milliarden Euro verschrieben werden, und auch hier gibt es keine Kontrolle, ob die Medikamente von den PatientInnen wirklich sachgemäß eingenommen werden.
Klar ist, dass sich der Nutzen der DiGAs noch verstärken und unter Beweis stellen muss. Und natürlich müssen hier auch die ÄrztInnen eine treibende Kraft sein, wenn diese Art von digitaler Unterstützung im Gesundheitswesen zur Erfolgsgeschichte werden soll. Eine im Februar 2021 vom Fraunhofer-Zentrum für internationales Management und Wissensökonomie veröffentlichte Studie besagt, dass sich zu diesem Zeitpunkt drei Viertel aller ÄrztInnen noch zu schlecht über das Angebot der DiGAs informiert fühlten und die Bereitschaft zur Verordnung bei rund zwei Dritteln eher gering war. Weitere Untersuchungen werden nötig sein, um festzustellen, wie sich die Akzeptanz sowohl bei ÄrztInnen als auch bei PatientInnen im laufenden Jahr entwickelt hat und weiter gesteigert werden kann.
